Syndróm akútnej encefalitídy (AES), známy v Indii aj ako „Chamki Fever“ alebo Litchi Virus, je vážny zdravotný stav, ktorý si v minulosti vyžiadal pozornosť v okresoch Muzaffarpur, Sheohar, Vaishali a East Champaran v Bihare. Tento syndróm postihol stovky detí a viedol k mnohým úmrtiam. AES je zastrešujúci termín pre infekcie, ktoré spôsobujú zápal, podráždenie alebo opuch mozgu. Komplikácie AES môžu byť vážne a zahŕňajú stratu pamäti, kómu a dokonca smrť.

V priebehu rokov boli ako príčiny AES identifikované rôzne zdroje, vrátane húb, baktérií, chemikálií, parazitov, toxínov a spirochét. V Indii však stoja za príčinami AES predovšetkým vírusy. Okrem vírusovej encefalitídy môže AES spôsobiť aj ťažká forma toxoplazmózy a leptospirózy.
Spojenie s konzumáciou liči a hypoglykémia
Logika spojenia medzi konzumáciou liči a prepuknutím AES spočíva v tom, že keď deti konzumujú veľké množstvo nezrelého liči, najmä na lačný žalúdok, môže to viesť k hypoglykemickej encefalopatii. Tento stav predstavuje poškodenie mozgu spôsobené dlhotrvajúcou alebo závažnou hypoglykémiou, čiže nízkou hladinou cukru v krvi. Nezrelé liči obsahuje toxíny hypoglycín A a metyléncyklopropylglycín (MCPG), ktoré pri požití vo veľkom množstve môžu vyvolať zvracanie. Je dôležité poznamenať, že dobre živené deti nie sú konzumáciou liči ovplyvnené.
Hoci spojenie medzi ovocím liči a úmrtiami na AES (kvôli prítomnosti infekčných organizmov a toxínov) je dobre zdokumentované, samotné ovocie nemožno považovať za hlavnú príčinu smrti. Skutočná podstata problému spočíva v kombinácii faktorov, vrátane výživy, hygieny a environmentálnych podmienok.
Liečba a prevencia AES
Liečba syndrómu akútnej encefalitídy (AES) zahŕňa podávanie antibiotík, antivírusových liekov a podpornej starostlivosti. V prípade hypoglykémie je liečba zameraná na intravenózne podávanie dextrózy, jednoduchého cukru podobného glukóze.
Preventívne opatrenia by sa mali zamerať na zníženie celkovej populácie komárov, ktorí sú hlavnými prenášačmi vírusu japonskej encefalitídy. Odporúča sa osobná ochrana pred uštipnutím komármi, vrátane používania moskytiér ošetrených insekticídom. Podľa pokynov indickej vlády bolo schválené aj očkovanie proti japonskej encefalitíde (JE) a AES, ktoré sa podáva v dvoch dávkach.
Infarkt: Hrozba pre srdce a mozog
Infarkt, či už srdcový alebo mozgový, predstavuje akútne poškodenie tkaniva spôsobené nedostatočným prísunom okysličenej krvi. Infarkt môže postihnúť akúkoľvek časť tela a je jednou z hlavných príčin úmrtí na celom svete. Každý rok postihne milióny ľudí.
Príčiny infarktu
Príčiny infarktu sú rôznorodé a často sa kombinujú. Medzi hlavné patria:
- Aterosklerotické pláty: Tvorba tukových usadenín v cievach, ktoré zužujú ich priemer a obmedzujú prietok krvi.
- Embólia: Uvoľnenie krvnej zrazeniny alebo iného materiálu, ktorý sa usadí v cieve a zablokuje prietok krvi.
- Trombóza: Vytvorenie krvnej zrazeniny priamo v cieve, ktorá bráni prietoku krvi.
- Spazmus ciev: Náhle zúženie ciev, ktoré dočasne obmedzí prietok krvi.
- Poranenia a iné ochorenia: Môžu viesť k poškodeniu ciev a následnému infarktu.
Častým spúšťačom môže byť aj vysoký krvný tlak, cukrovka, fajčenie, obezita a dedičná predispozícia.
Príznaky infarktu
Príznaky infarktu sa môžu líšiť v závislosti od postihnutej oblasti a závažnosti. Pri akútnom infarkte myokardu (srdcový infarkt) sa často objavuje:
- Silná bolesť alebo tlak na hrudi, ktorý sa môže šíriť do ramena, chrbta, krku alebo čeľuste.
- Pocit pálenia na hrudi.
- Dýchavičnosť.
- Potenie, nevoľnosť, závraty.
Je dôležité si uvedomiť, že mozgový infarkt nie vždy bolí a jeho príznaky môžu byť menej nápadné. Medzi príznaky mozgového infarktu patria:
- Náhle oslabenie alebo necitlivosť polovice tela.
- Problémy s rečou alebo porozumením.
- Poruchy videnia.
- Závraty, strata rovnováhy.
- Silná, nevysvetliteľná bolesť hlavy.
Niekedy môžu byť príznaky netypické, najmä u žien, diabetikov alebo starších osôb. Môže chýbať klasická bolesť na hrudi. Existuje aj takzvaný „tichý infarkt“, ktorý prebieha bez zjavných príznakov.
Zručnosti prvej pomoci: Infarkt
Liečba a prevencia infarktu
Liečba infarktu sa líši podľa typu a závažnosti príhody. Cieľom je obnoviť prietok krvi do postihnutej oblasti a minimalizovať poškodenie tkaniva. V prípade srdcového infarktu sa používajú lieky na rozpustenie krvných zrazenín, lieky na zníženie krvného tlaku a srdcovej frekvencie, alebo v niektorých prípadoch aj chirurgické zákroky ako angioplastika alebo bypassová operácia.
Prevencia infarktu spočíva v zmiernení rizikových faktorov. To zahŕňa zdravú stravu, pravidelný pohyb, udržiavanie zdravej telesnej hmotnosti, nefajčenie, kontrolu krvného tlaku a hladiny cukru v krvi, a v prípade potreby aj liečbu vysokého cholesterolu.
Genetické testovanie v tehotenstve: Amniocentéza, Trisomy testy a iné možnosti
V tehotenstve existuje niekoľko možností, ako zistiť, či plod nemá genetické poruchy. Medzi najčastejšie patria amniocentéza a neinvazívne prenatálne testy (NIPT), ako sú Trisomy testy alebo Nifty testy.
Amniocentéza
Amniocentéza je invazívne vyšetrenie, pri ktorom sa z plodovej vody odobratý vzorka na cytogenetickú analýzu. Tento zákrok sa zvyčajne vykonáva medzi 15. a 20. týždňom tehotenstva. Hoci je amniocentéza považovaná za bezpečné vyšetrenie, existuje malé riziko potratu.
Je dôležité si uvedomiť, že nikto vás nemôže do amniocentézy nútiť. Rozhodnutie o podstúpení tohto vyšetrenia je výlučne na vás. V prípade, že výsledky skríningov poukazujú na zvýšené riziko genetických porúch, lekár vám môže odporučiť amniocentézu. Ak však aj napriek tomu plánujete dieťa prijať bez ohľadu na jeho zdravotný stav, môžete toto vyšetrenie odmietnuť. Kvalitný morfologický ultrazvuk môže odhaliť problémy, ktoré sa dajú riešiť po pôrode.
Neinvazívne prenatálne testy (NIPT)
NIPT, ako sú Trisomy testy (vykonávané napríklad Medirexom) alebo Nifty testy (posielané do Hongkongu), predstavujú menej invazívnu alternatívu k amniocentéze. Tieto testy sa vykonávajú z krvi tehotnej ženy už od 10. týždňa tehotenstva a analyzujú voľne cirkulujúcu DNA plodu. Majú vysokú spoľahlivosť (až 99%) pri detekcii trizómií a iných genetických porúch. V prípade pozitívneho výsledku NIPT testu môže lekár odporučiť ďalšie, invazívnejšie vyšetrenia, ako je amniocentéza alebo kordocentéza, na potvrdenie diagnózy.
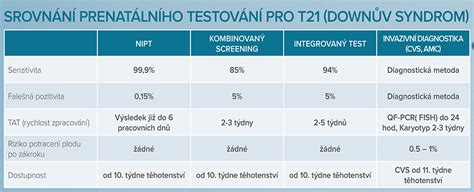
Niektoré ženy uprednostňujú NIPT testy pred amniocentézou, pretože im poskytujú pokoj a informácie bez zvýšeného rizika. Bežným "štatistickým" triple testom, ktorý má nižšiu spoľahlivosť, však nedôverujú.
Odmietnutie vyšetrení
Máte plné právo odmietnuť akékoľvek tehotenské vyšetrenia, vrátane genetických testov. Toto rozhodnutie je vaše a nikto, ani zdravotná sestra, vás nemôže k ničomu nútiť. Ak sa rozhodnete odmietnuť vyšetrenia, je dôležité jasne komunikovať svoje rozhodnutie lekárovi a personálu.
Existujú ženy, ktoré sa rozhodli odmietnuť väčšinu vyšetrení v tehotenstve a spoliehali sa na kvalitný ultrazvuk a sledovanie základných parametrov, ako je krvný tlak a prítomnosť bielkovín a cukru v moči, ktoré si je možné merať aj doma.
Terapia kmeňovými bunkami z pupočníkovej krvi
V posledných rokoch sa výrazne zvyšuje záujem o terapiu kmeňovými bunkami, najmä tými získanými z pupočníkovej krvi. Tieto bunky, známe pre svoje regeneračné a protizápalové vlastnosti, majú potenciál liečiť široké spektrum ochorení.
Klinické štúdie a úspešné príklady
Od začiatku pokročilej liečby pomocou buniek pupočníkovej krvi do konca roka 2021 bolo na celom svete zaregistrovaných 276 klinických štúdií. V Českej republike bol zaznamenaný prípad dvojročného dieťaťa, ktorému bola po utopení diagnostikovaná hypoxicko-ischemická encefalopatia. Po podaní pupočníkovej krvi sa stav dieťaťa po niekoľkých týždňoch začal zlepšovať. Klinické štúdie skúmajú využitie pupočníkovej krvi pri liečbe detskej mozgovej obrny, cukrovky alebo straty sluchu.
Okrem pupočníkovej krvi sa skúmajú aj iné perinatálne zdroje, ako je tkanivo pupočníka, placenta a amniotická membrána. Do konca roka 2021 sa uskutočnilo 464 štúdií len s tkanivom pupočníka a 151 štúdií s inými perinatálnymi tkanivami. Mezenchýmové stromálne bunky (MSC) z pupočníkového tkaniva sa experimentálne používajú pri liečbe neurologických ochorení, poranení miechy a ťažkého zápalu pľúc.

Prípad Sofie: Elixír života z pupočníkovej krvi
Príbeh malej Sofie ilustruje potenciál terapie pupočníkovou krvou. Sofii hrozilo utopenie, v dôsledku čoho utrpela kritické hypoxicko-ischemické poškodenie centrálneho nervového systému. Hoci si jej rodina nezachovala vlastnú pupočníkovú krv, jej matka bola v tom čase tehotná. Lekári odporučili použiť pupočníkovú krv od nastávajúceho dieťaťa na liečbu Sofie. Po prvej transfúzii sa jej stav začal zlepšovať. Kŕče a neurologické deficity zmizli a po dvoch mesiacoch začala Sofia sama prehĺtať. Dnes, desať rokov po liečbe, je z nej zdravé dievčatko navštevujúce ôsmu triedu. Jej matka verí, že pupočníková krv pôsobila ako „elixír života“, ktorý naštartoval regeneráciu Sofiinho tela.
Kmeňové bunky pupočníkovej krvi sú prirovnávané k „inteligentnému lekárovi“, ktorý putuje tam, kde je v tele potrebný na liečbu.
V prípade potreby terapie pupočníkovou krvou je možné kontaktovať príslušných lekárov, ktorí pomôžu nájsť vhodné klinické pracovisko. V niektorých krajinách, ako je Česká republika, je aplikácia pupočníkovej krvi hradená z verejného zdravotného poistenia, ak lekár rozhodne o jej použití.
Vedecké tímy publikovali mnohé odborné články o pozitívnych účinkoch bunkovej terapie pri hypoxicko-ischemickej encefalopatii, pričom nastoľujú otázku vytvorenia nových protokolov na prevenciu ischemického poškodenia mozgu.